贺译平医生的科普号
- 精选 关注西北妇女儿童医院公众号,查询3月5日关于甲减的文章(孩子学习差,可能是我们在孕期忽视了甲减的管理
 贺译平 主任医师 西北妇女儿童医院 产科1209人已读
贺译平 主任医师 西北妇女儿童医院 产科1209人已读 - 医学科普 什么是隔离肺?
1.肺隔离症又称支气管肺组织分离,是以血管异常为基础的胚胎发育缺陷所造成的先天性畸形。其特征为有一部分肺组织与正常的肺组织相隔离,且与正常肺组织的支气管和肺动脉不相连,其血液供应来自主动脉的一个异常分支。 2.常见病因:病因未明。有人认为隔离的肺组织可能起源于胚胎期的一个异常发生的支气管。 3.常见症状:反复性或持续性进行性肺部感染寒战、发热、胸痛、咳嗽、咳痰及咯血,体重减轻等 4.治疗:主要是手术切除。肺隔离症一般应考虑择期手术切除,尤其在病变区炎症难以控制、或反复发作、长期迁延不愈时,应及时采取手术治疗。术后效果良好。 5.预后:一般术后效果良好。
贺译平 主任医师 西北妇女儿童医院 产科2853人已读 - 治疗 孕期滴虫性阴道炎的治疗?
 贺译平 主任医师 西北妇女儿童医院 产科1491人已读
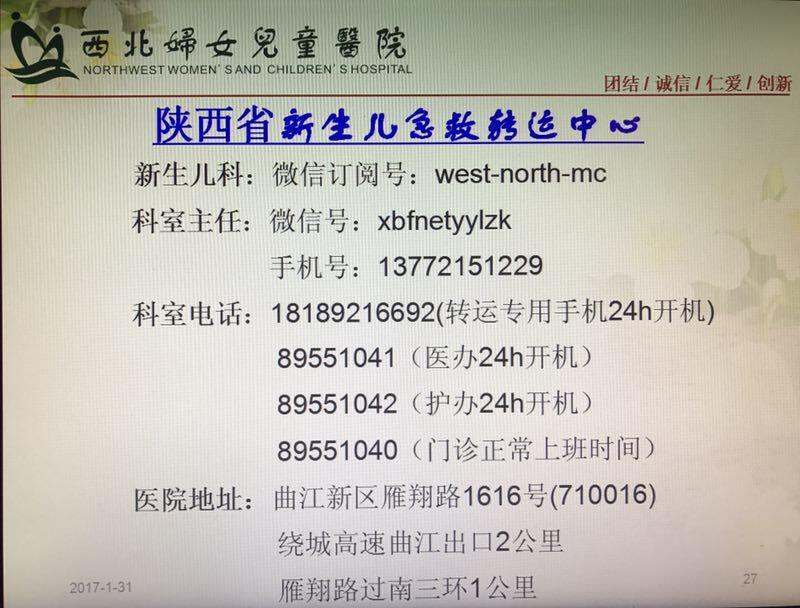
贺译平 主任医师 西北妇女儿童医院 产科1491人已读 - 就诊指南 我院新生儿科转诊联系方式,给需要的人
 贺译平 主任医师 西北妇女儿童医院 产科3077人已读
贺译平 主任医师 西北妇女儿童医院 产科3077人已读 - 医学科普 臀位转胎位?
2015-02-09 段涛 段涛大夫 顾名思义,胎儿的头朝下叫头位,屁股朝下叫臀位。在早孕和中孕期发现臀位并不用着急,因为多数胎儿在进入孕晚期时会自己转过来的。如果到了36周以后还是臀位,自己转过来的机会就比较小了。在所有的准妈妈中,到了孕晚期大约会有3-4% 是臀位,以前臀位也是可以经阴道分娩的,但是由于臀位阴道分娩时发生胎儿后出头困难的风险比较大,所以现在医生看到臀位基本上是推荐剖宫产的。对于那些不想做剖宫产的准妈妈来说,还是有些方法可以用来纠正臀位的,办法总比困难多! 胸膝卧位有用吗? 如果你去网上查一下,就会看到不少人推荐一种叫做胸膝卧位的方法来纠正臀位。有些研究认为,胸膝卧位可以帮助增加胎儿从臀位转为头位的概率,但是综合多项随机对照研究的meta分析认为,做与不做胸膝卧位没什么显著差别。目前多数临床医生的态度是,虽然没有很好的证据支持,但是胸膝卧位也没有什么害处,对于想转胎位的准妈妈来说,不妨在32-36周之间试试看。 是不是可以尝试艾灸或针刺穴位转胎位? 对至阴穴艾灸或针刺帮助臀位转胎位已经有了比较长的历史,不仅仅是中国人在做,国外也有不少学者对此进行研究。如果你去查看文献的话,就会发现大家的结论不一致,但是多数的研究提示在促进臀位转为头位的效果方面,穴位的艾灸或针刺要优于胸膝卧位。由于穴位艾灸方法简单、具有非侵入性、准妈妈可以自己在家做、无不良反应,虽然循证医学的证据级别还不是太高,但还是有不少的医生愿意推荐给病人,不少准妈妈也乐于尝试。 外倒转 对于臀位,最有效的纠正方法是外倒转(ECV),就是医生在超声的监护下,用两只手在腹部连续推动胎儿,使之转为头位。外倒转一般在妊娠36-37周左右进行,一是在此之前胎儿有自己转过来的可能性,二是在这个孕周羊水的量还比较充足,可以有足够的空间让胎儿在宫内旋转,三是一旦发生少见的意外状况(胎盘早剥、胎膜早破、脐带缠绕),可以做紧急剖宫产娩出胎儿,这个阶段胎儿已经成熟,不用担心早产儿的后果。也有些医院对于外倒转的孕周不设上限,即使是孕周达到39-40周,只要符合条件,都可以进行外倒转的尝试。对于子宫比较敏感的准妈妈,在进行外倒转之前,可以口服一些宫缩抑制药物,也有人推荐采用腰硬联合麻醉放松子宫,提高外倒转的成功率。文献报道的臀位外倒转成功率差别比较大,为30%-80%,这取决于很多因素。在有经验的医生手里,臀位外倒转的成功率可以达到70%以上,经产妇外倒转的成功率要比初产妇高。外倒转最好还是要找有经验的医生,因为在进行外倒转之前需要做超声检查进行评估,不是每个臀位都可以进行外倒转的,还是有一定的禁忌证的。在外倒转之前还要进行知情同意的谈话,告知相关风险,毕竟外倒转也是一种操作。 微信公号:段涛大夫 新浪微博:@段涛医生 腾讯微博:@段涛医生 微官网:段涛大夫 如需转发,请注明出处。
贺译平 主任医师 西北妇女儿童医院 产科5565人已读 - 论文精选 早孕B超很重要
有些女性朋友怀孕后对于做B超有些心理抵触,怕做B超会对胚胎有不好的影响。其实用不着担心,早孕做B超非但不会对胚胎有不良影响,反而有很多好处。 一看:胚胎是在宫内还是在宫外。现在每100个怀孕妇女当中大约有2-3个宫外孕,一旦漏诊,后果不堪设想。 二看:是1个,2个,还是3个胚胎。双胎和多胎不仅仅是双重和多重惊喜,还是很大的风险和麻烦。如果是双胎和多胎,还要判断绒毛膜性,因为绒毛膜性和胎儿的不良预后有很大的关系。 三看:胚胎是死的还是活的。在正常人群中,胚胎丢失率大约是15%左右。所以对大约15%的怀孕女性来讲,结果会是失望。但是反过来想,流产不一定就是坏事,因为有接近一半的自然流产原因是胚胎的染色体异常,流产是一种自然淘汰和自然选择的过程。 四看:卵巢和子宫是否有异常。 做一次简单的早孕超声可以有这么多的好处,为什么还要有抵触呢?其实早孕超声也是我们落实患者安全的一个重要措施:“确认制度”,确认准妈妈和孩子都没有事!
贺译平 主任医师 西北妇女儿童医院 产科2118人已读 - 医学科普 数胎动很难?那是你没掌握套路!
2016-08-19 中国母胎医学 进入孕晚期,很多医生都会建议孕妈数胎动。 胎动的感觉是怎样的? 虽然我们经常查看相关孕期知识,但真正到了自己实践的时候,往往还是有很多疑惑和不确定,比如胎动,胎动到底是什么感觉?像小鱼一样游动还是像在打拳击?很多孕妈咪个体感觉也是不一样的,这就需要孕妈咪自己去判断了。 胎动,就是胎儿在子宫内的运动。起初,宝宝由于体积太小,动作轻微,所以妈妈们很难感受到。但到了孕 18~20 周之间,宝宝的手脚伸展可以触碰到子宫壁了,这时很多准妈妈就开始感觉到胎动的存在了。 通常来说,初产妇感觉到胎动的时间会晚于经产妇,而且每个人的个体差异非常大。所以,健康正常的准妈妈都不要过于担心“为什么自己还没出现胎动?”,更不要担忧自己会感觉不到胎动。 因为这种来自你身体内部的“打招呼”,其独特的方式足以让你在第一时间感受到。 怎样数胎动? 通常从孕28周开始,大夫就会要求数胎动了。 每天在早、中、晚饭后各数 1 次胎动,因为餐后血糖水平较高,宝宝也精神饱满,拳脚会比较活跃。 数的时候要静坐或侧卧,每次数一小时,再把这三次胎动的次数乘以4,就得出了12小时的胎动总数。 正常健康的情况下,宝宝的胎动次数应该是每小时3到5次,所以12小时应该有30~40次,或者更多。 如果12小时还不到10次,就表明胎儿可能缺氧; 若连续12小时没有胎动,就应该立即采取抢救措施。 怎么才能算一次胎动呢? 数胎动,说起来容易做起来却很难。特别是遇到比较闹腾的宝宝,一动起来就是组合拳,延续性特别好,这怎么数?还有的宝宝断断续续的动,应该算一次还是多次?真是个令很多孕妈咪纠结的问题。 从理论上说,发生在1、2分钟内的几次胎动都可以合并成一次。但具体隔多久才能算单独的一次,其实可以灵活掌握。 真的要间隔2分15秒的就算成两次,而间隔1分59 秒的就要算成同一次吗? 其实数胎动没那么死板。连续数几次后你就会掌握宝宝活动的规律,算一次还是算多次,只要前后标准统一,就可以了。 如果统一标准下,胎动忽然减少50% 以上,就应该引起重视。 要注意的是:随着妊娠周数的增多,胎动也越活跃;但是到了妊娠末期,由于宝宝迅速长大,宫内活动空间减少,所以胎动也会相应变少。 胎动还是打嗝? 大概在孕30 周,你就会渐渐习惯胎动的规律和感觉。可忽然有一天,肚子总会有那么一两次出现轻微的、规律性颤动,大概2、3秒一次,抖动幅度比一般胎动要小,有时会长一些,在10-20分钟左右。这种动是一跳一跳的,很像心跳。准妈妈用手摸在跳动的地方,手会感觉一弹一弹的,很有规律。 这是怎么回事?也是胎动? 别担心,这是宝宝在打嗝。 打嗝≠胎动。 胎宝宝打嗝是很正常的现象,就像成人的呼吸,因为胎宝宝的肺部尚未发育完全,所以需要不断吞食羊水来练习肺部的呼吸,以便为出生后正常呼吸做准备。 你看,数胎动虽然简单易操作,但有时候也很容易引起人的紧张,因为它随意性、主观性更强,这就对准妈妈的心态提出了更高的要求。 当胎动明显减少时,不要太慌张,也有可能是宝宝在休息,也有可能是你工作累了饿了等,都会受到影响。这种情况下,只要让自己平复心情,找个轻松的环境侧卧下来,再数上一个小时,就又恢复了。不过,如果胎动依然稀少,那么就应该求助于医生了。 当然,胎动也绝对不是越多越好。如果宝宝一直在不停歇地频繁胎动,有可能是早期缺氧后发生挣扎的求救信号。如果忽略了,那么接下去胎动就有可能减少乃至消失,最后结果甚至是胎儿死亡。
贺译平 主任医师 西北妇女儿童医院 产科3308人已读 - 医学科普 孕期支原体和衣原体阴道炎如何处理?
衣原体和支原体感染是女性常见的性传播感染,也是临床处理过程中比较棘手的问题。现将支原体和衣原体阴道炎的治疗方面的内容总结如下。 支原体阴道炎 1. 病原体 其中解脲支原体的感染率最高,不仅可引起泌尿道、生殖道炎症,如非淋菌性尿道炎,阴道炎,宫颈炎,子宫内膜炎,盆腔炎,严重者可引起孕妇感染,不孕不育,胎儿宫内发育迟缓,而且复发率较高,治疗困难。 2. 传播途径 支原体存在于阴道、尿道口周围、宫颈外口及尿液中,主要通过性接触传播。孕妇感染后,可经胎盘垂直传播。在分娩的过程中,也可经污染的产道感染胎儿。 3. 临床表现 女性感染部位常在宫颈,然后侵袭阴道导致支原体阴道炎。支原体阴道炎多见以子宫颈为中心扩散而来的生殖系统炎症。多数无明显自觉症状,少数重症病人有阴道下坠感,当感染扩散至尿道时,尿频尿急是引起病人注意的主要症状。 感染局限在子宫颈时,表现为白带增多、混浊、子宫颈水肿、充血或表面糜烂。感染扩及尿道表现为尿道口潮红、充血、挤压尿道可有少量分泌物外溢,但很少有压痛出现。支原体感染常见的合并症为输卵管炎,少数患者可出现子宫内膜炎及盆腔炎。 4. 诊断 支原体培养:用无菌棉球清除阴道及宫颈口分泌物,用无菌棉拭子插入宫颈内 1~2 cm 处,轻轻旋转取出含柱状上皮细胞分泌物。 5. 治疗 红霉素及四环素曾被认为是疗效肯定的首选抗生素, 疗程一般 7~10 天。但随着抗生素的广泛应用,不可避免地出现了耐药。一般来说,交沙霉素、强力霉素、美满霉素对支原体的敏感率都在 90% 以上,是治疗支原体的主要抗生素。必要时可根据药敏试验结果选择抗生素。 6. 妊娠合并支原体感染 首选治疗药物为阿奇霉素 1 g 顿服,替代疗法为红霉素 0.5 g/bid 口服,连用 14 天。 治疗期间性伴侣应同时检查和治疗。治疗后一月复查支原体。 衣原体阴道炎 1. 病原体 沙眼衣原体主要感染柱状上皮及移行上皮而不向深层侵犯,可引起宫颈黏膜炎、子宫内膜炎、输卵管炎,最终导致不孕。 2. 传播途径 衣原体的传播途径主要为性传播 3. 临床表现 多发生在性活跃人群,潜伏期 13 周。宫颈管是衣原体最常见的感染部位,70%~90% 的衣原体宫颈粘膜炎无临床症状。若有症状表现为阴道分泌物增加,呈粘液脓性,性交后出血或经间期出血。若伴有尿道炎可出现排尿困难、尿急、尿频。检查可见宫颈管脓性分泌物,宫颈红肿,粘膜脆性增加。 4.诊断 沙眼衣原体培养是诊断沙眼衣原体感染的金标准,敏感性和特异性高。 5. 治疗 多西环素 100 mg/bid 次,连服 7 日,或阿奇霉素 1 g 顿服。替代方案:红霉素 500 mg,每日 4 次, 连服 7 日;琥乙红霉素 800 mg,每日 4 次,连服 7 日;氧氟沙星 300 mg/bid,连服 7 日;或左氧氟沙星 500 mg/qd,连服 7 日。治疗期间性伴侣应同时检查和治疗。 6. 妊娠合并衣原体感染 衣原体感染可引起早产、死胎、低体重儿、新生儿脑膜炎等。对于妊娠合并沙眼衣原体感染的高危孕妇应进行筛查,若发现感染应进行治疗,治疗首选药物为阿奇霉素 1 g 顿服,或阿莫西林 500 mg/tid 口服,连用 7 日,不推荐使用红霉素。孕妇禁用多西环素、喹诺酮类和四环素。 治疗后 3~4 周后复查衣原体
贺译平 主任医师 西北妇女儿童医院 产科4760人已读 - 论文精选 “妊娠期微小病毒B19感染的临床实践指南”解读
妊娠期急性B19病毒感染的发生率约为1%~2%,在感染爆发流行时妊娠期妇女的感染率可上升至10%。由于B19病毒可以通过胎盘,孕妇感染B19病毒后可通过母胎垂直传播途径引起胎儿宫内感染。尽管大多数情况下胎儿宫内感染可自发缓解,不影响胎儿结局,但部分患者B19病毒宫内感染可导致胎儿水肿、死胎和自然流产等严重不良妊娠结局。 1.妊娠期B19病毒感染的特点: B19病毒主要通过呼吸道分泌物及手-口接触传播,其他传染途径包括血制品传播及母胎垂直传播。感染者在感染B19病毒5~10d后即具有传染性,当出现皮疹症状时不再具有传染性。B19病毒感染具有自限性,一次感染后即具有终身免疫能力,因此病毒血清学阳性率随年龄增长而上升。 妊娠本身并不增加B19病毒感染的风险,但B19病毒感染可在一定程度上影响妊娠结局。妊娠母体感染B19病毒后,病毒通过胎盘引起胎儿宫内感染的发病率为17%~33%。胎儿宫内感染的风险及对妊娠结局的影响与感染时孕周有关。中孕期最易发生宫内感染,尤其是17~24孕周,这可能与中孕期胎儿的造血功能增强、母胎血流交换增加有关。早孕期和中孕期B19病毒感染会增加自然流产的风险。血清学证实,孕20周前感染B19病毒孕妇,胎儿丢失率约为8%~17%;而孕20周后急性感染者,胎儿丢失率下降至2%~6%。 B19病毒感染与胎儿非免疫性水肿密切相关,约8%~10%的胎儿水肿与B19病毒宫内感染有关,也有文献报道两者的相关率高达18%~27%。胎儿红细胞半衰期相对较短,在病毒感染时易出现严重贫血、低氧血症以及胎儿心衰,从而导致胎儿非免疫性水肿。B19病毒宫内感染的其他并发症包括新生儿肝功能不良、心肌炎和神经系统发育异常。目前认为,孕期急性B19病毒感染不增加胎儿畸形的风险。 2.如何诊断妊娠期母体B19病毒感染: ACOG:孕妇一旦暴露于B19病毒,应尽快行血清学筛查以确定是否需要动态监测血清学变化。 解读:B19病毒感染者体内可产生特异性IgM和IgG抗体。IgM抗体在病毒感染10~12d后即可检测到,通常可持续1个月到数个月,IgG抗体产生后感染者终身具有免疫力。对暴露于B19病毒的孕妇应尽快行血清学检测IgM和IgG抗体。 若孕妇血清学检查IgM抗体(-),IgG抗体(+),表明对B19病毒感染具有免疫力,B19病毒感染不会对其妊娠结局造成影响。 孕妇血清学检查IgM抗体(+)提示近期感染,此时无论IgG抗体是否阳性,均应检测胎儿是否存在潜在感染。 对于怀疑B19病毒感染,而血清学检查IgM抗体(-)、IgG抗体(-)的孕妇,应该在4周后复查,若复查结果显示IgM抗体(+)或IgG抗体(+),应检测胎儿是否存在潜在感染。另有文献认为,仅IgM抗体(+)而IgG抗体(-),提示极近期感染或假阳性,此时推荐在1~2周后复查,若为极近期感染则复查时IgG抗体检查结果应该为阳性。IgM和IgG抗体均为阴性的孕妇对B19病毒易感,若孕妇有持续暴露于B19病毒的风险,血清学检查应每2~4周重复1次。 3.如何诊断妊娠期胎儿B19病毒感染 ACOG:PCR检测羊水B19病毒DNA可用于诊断胎儿是否存在B19病毒感染。 解读:PCR检测法对于胎儿B19病毒感染的敏感度高达100%。PCR检测羊水或胎儿脐血中B19病毒DNA或RNA的方法均能够反映胎儿是否存在宫内感染。定量PCR法能够检测胎儿血清及组织中B19病毒DNA滴度的高低,其结果对于处理有一定的指导意义,但这一技术尚未在临床广泛开展,因此目前诊断及治疗主要还是依赖于普通PCR定性法。急性宫内感染的胎盘及胎儿组织通过免疫组织化学染色法能呈现出特异性的改变,考虑到绝大多数妊娠期急性B19病毒感染无不良妊娠结局的发生,有创性检查仅适合于确诊的胎儿贫血或胎儿水肿。此外,当超声检查发现胎儿水肿时,也应检测胎儿是否存在B19病毒感染。 4.如何处理妊娠期母胎B19病毒感染 ACOG:确诊孕妇急性B19病毒感染后,应连续行超声检查动态监测胎儿有无水肿或贫血。此外,建议行多普勒超声检测胎儿大脑中动脉收缩期峰值血流速度,以预测胎儿是否存在贫血。 B19病毒感染伴胎儿水肿或怀疑存在严重胎儿贫血时,应采集胎儿血样,并做好输血准备。胎儿出现严重贫血时应考虑宫内输血。 解读:B19病毒感染的胎儿出现水肿时,超声表现包括皮肤水肿、腹水、胸腔积液、心包积液以及胎盘水肿。对血清学检查确诊急性B19病毒感染的孕妇,常规的胎儿超声检查项目应包括有无腔隙性水肿、胎盘增大、心肌肥大及生长受限。早期心衰的胎儿超声检查可表现为心肌肥大及水肿,但这一征象不具有特异性。胎儿存在肝炎或低蛋白血症等病理情况时,超声检查也可发现心肌肥大和水肿。 贫血的胎儿可通过增加心肌收缩力、扩张心脑血管、增加回心血量等血流动力学代偿机制来调节其对氧气的需求。多普勒检测胎儿大脑中动脉收缩期峰值血流速度是胎儿贫血的敏感预测指标。无论超声是否检测到胎儿水肿,利用多普勒检测胎儿大脑中动脉收缩期峰值血流速度的方法对胎儿中到重度贫血的预测敏感度为100%,假阳性率为12%。此外,若孕妇在早孕期感染B19病毒,颈项透明层厚度(NT)测定和静脉导管多普勒测速也有助于预测是否会出现严重的胎儿贫血。 死胎的风险在母体急性感染B19病毒后的数月均可存在,尤其是孕妇感染后1~11周。若孕妇在感染后8周没有发生胎儿水肿,则胎儿水肿将不会再发生。值得注意的是,即使母体未出现任何症状或超声检查未提示胎儿水肿等异常,病毒感染的胎儿也可能发生胎死宫内。因此,一旦确定孕妇暴露于B19病毒,在接下来的8~12周内,应每1~2周进行一次超声检查评估胎儿情况。尤其是对孕20周前确诊的母体妊娠期急性B19病毒感染,应尽快开始对胎儿宫内情况进行监测。若连续超声检查均未提示胎儿异常,妊娠期B19病毒感染导致胎儿不良妊娠结局的风险大大降低。若孕30周以后超声检查未提示胎儿异常,则可认为B19病毒感染不会对本次妊娠结局造成不良影响。 若胎儿存在严重贫血,应考虑行宫内输血治疗。通常情况下,妊娠期急性B19病毒感染并不需要反复宫内输血。一次宫内输血即可缓解胎儿严重贫血。有研究显示,对于确诊B19病毒宫内感染同时合并胎儿水肿的患者,期待疗法组的死胎率约为30%,而宫内输血治疗组仅为6%。 5 如何预防妊娠期B19病毒感染: ACOG:目前暂不推荐孕妇在B19病毒感染爆发时同高危人群密集的场所隔离。 解读:在B19病毒感染爆发时,预防病毒传播的手段非常有限。勤洗手能在一定程度上阻断病原体的传播。识别和隔离急性B19病毒感染者并不能减少总体人群的暴露率,这是由于20%~25%的感染者没有临床症状,且感染者在出现症状之前即具有传染性。因此,目前ACOG并不推荐孕妇在B19病毒感染爆发时同高危人群密集的场所进行隔离,但孕妇应将孕期B19病毒暴露的情况及时告知产科医生。 6 是否应将B19病毒感染筛查列为孕前或孕期常规项目 ACOG:不推荐常规对孕妇进行B19病毒血清学筛查(循证医学B级证据)。 解读:B19病毒感染孕妇的血清转化率低,同时母胎垂直传播率受孕周影响,不良胎儿结局的发生风险相对较低,因此不推荐将B19病毒血清学作为常规筛查项目。血清学筛查仅应用于母体出现B19病毒感染临床症状、有可疑或确诊的B19病毒感染暴露史时。
贺译平 主任医师 西北妇女儿童医院 产科4838人已读 - 医学科普 关于“TORCH”检查
孕妇“TORCH”感染的原则是:母亲感染并不一定发生胎儿宫内感染,胎儿感染不一定发生严重的后果。 TORCH筛查应该包括的指标:主要是IgG和IgM抗体。 IgG抗体:说明既往感染,如果IgG抗体(+),说明有免疫力。 IgM抗体:如果是IgM抗体(+),一般情况下说明是近期感染,但是在某些情况下,IgM抗体会持续长久存在,所以IgM抗体(+)并不能简单地等同于近期感染。 IgG 亲和力:IgG 亲和力可以帮助我们确认病原体感染时间,一般情况下IgG 亲和力高说明是远期感染,亲和力低说明是近期感染。 抗体定量检查:简单的抗体定性检查无法很好帮助我们判断究竟是近期感染还是远期感染,可以通过不同时间段的抗体定量检查来根据滴定度水平的变化来帮助判断。 直接指标:主要是利用分子诊断的方法(例如PCR)来对病原体本身进行检查,用于TORCH感染的确诊诊断。 确诊检查:为了进一步确诊是否有近期的宫内感染和胎儿异常,就需要做IgG 亲和力检查; 需要做羊膜腔穿刺对病原体进行PCR检查; 以及做详细的胎儿超声结构检查。
贺译平 主任医师 西北妇女儿童医院 产科2173人已读





